Выбор антигистаминных препаратов для детей
К сожалению, на данный момент чуть ли не каждая вторая семья сталкивалась с проявлением аллергии у детей. В подавляющем большинстве случаев это связано с экологической ситуацией в стране: то, чем мы дышим, что мы едим, пьем и во что одеваемся сами и детей, оставляет желать намного лучшего. Поэтому не только цветение амброзии и других аллергических растений, а и окружающая нас среда и промышленность влияет на состояние здоровья наших детей.
А поскольку аллергены имеют свойство накапливаться в организме, то подчас родителям приходится сильно сушить мозг на предмет выявления того самого аллергена, который следует исключить.
Что такое аллергия
Аллергия бывает таких типов:
- Пищевая;
- Респираторная;
- Лекарственная;
- Контактная;
- На укусы животных;
- Инфекционная.
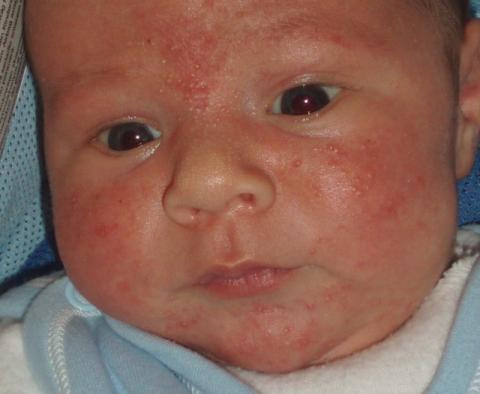
Что касается ПИЩЕВОЙ аллергии, то она существует истинная и псевдоаллергия. Псевдоаллергия может встречаться при нарушении введения прикорма, при нарушении сроков введения прикорма, при чрезмерном кормлении одним и тем же продуктом. Еще такую аллергию называют ДИАТЕЗ, протекающий на фоне дисбактериоза кишечника. Настоящая аллергическая реакция происходит практически сразу после контакта с аллергеном или с небольшой задержкой по времени.
mediclady.com
Самой «аллергической» пищей является коровье молоко и его производные, куриный белок, морепродукты, рыба, и куриное мясо, на различные фрукты и овощи. Также часто встречается аллергия на каши. Поскольку сейчас для обработки зерна, из которого потом будут производиться каши, применяют большое количество непонятных веществ, педиатры едины во мнении, что прикорм все же следует начинать с каш именно промышленного производства, предназначенные для детского прикорма.
РЕСПИРАТОРНАЯ аллергия возникает при вдыхании мелких аллергенов, находящихся вво взвешенном состоянии в воздухе, к примеру, при цветении растений, пылевых клещей или спор грибов, а также частицы кожных покровов домашних животных. Именно такая аллергия дает в качестве симптомов неперестающее чихание, зуд в носу, во рту, в глазах, слезотечение, и даже бронхиальную астму.

vseoallergii.ru
ЛЕКАРСТВЕННАЯ аллергия появляется на прием лекарственных препаратов внутрь. Такие проявления довольно нечасты. Аллергические реакции на прием лекарств путают с побочкой именно самих лекарств, либо с индивидуальной непереносимостью препаратов.
medeffect.ru
На такие лекарства чаще всего вызывают аллергические реакции: анестетики (новокаин), сульфаниламиды, витамины группы В, повторное введение сыворотки против столбняка и дифтерии, у диабетиков – инсулин, пенициллин и его производные.
Аллергия на лекарства опасна тем, что ее проявлениями может быть все: от зуда до анафилактического шока. Поэтому самому назначать применение препаратов, а тем более ребенку, лучше не стоит.
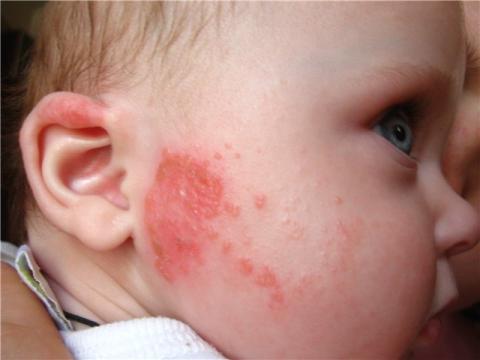
КОНТАКТНАЯ аллергия происходит при непосредственном контакте ребенка с аллергеном. Часто ее называют «кожной». Многим родителям малышей до 2-3-х лет знакомы такие названия как экзема, атопический дерматит, крапивница, контактный дерматит. Возникает при контакте с кожей бытовой химии, холода, жары, одежды, металла, те же подгузники и салфетки, косметика детская. Симптомами контактной аллергии есть сильнейший зуд, сыпь или экзема.
mamuski.ru
ИНСЕКТНАЯ или на укусы животных аллергия проявляется в месте укуса насекомого. Если у ребенка возникает отек в месте укуса, нарушается дыхание, сознание, наступает удушье, нужно немедленно искать врачебной помощи, не теряя ни минуты. Особенно если укусов много.

princefka.kmvhr3.biz
ИНФЕКЦИОННАЯ аллергия из самого названия гласит, что причиной ее инфекция. В каждом из нас живут микробы. И если вдруг человек имеет аллергию к одному из этих микроорганизмов, то вполне возможно развитие инфекционно-аллергической бронхиальной астмы.

/kinder-love.ru
Лечением от аллергии есть только два пункта: выявление аллергена и его устранение. Только так можно избавиться от аллергии. А антигистаминные препараты помогают справиться с последствиями аллергии: к примеру, с той же крапивницей, отеками слизистых оболчек, чаще всего нос, дерматитами.
В зависимости от степени аллергизации организма ребенка, врач сделает вывод о приеме обильного питья плюс сорбенты, либо назначит прием системных (внутрь) препаратов от аллергии, либо препаратов местного действия, либо уже капельницы.
Механизм возникновения аллергической реакции
В организме существует механизм выработки антител. Так вот антитела (биологически активные вещества) вырабатываются не только на вирусы (вакцины), а и на аллергены в том числе. Поэтому при контакте с аллергеном, в организме малыша клетки (т.н. тучные) начинают продуцировать антитела, самым известным среди которых является гистамин.
Из Википедии: Гистамин является одним из эндогенных факторов (медиаторов), участвующих в регуляции жизненно важных функций организма и играющих важную роль в патогенезе ряда болезненных состояний.
В обычных условиях гистамин находится в организме преимущественно в связанном, неактивном состоянии. При различных патологических процессах (анафилактический шок, ожоги, обморожения, сенная лихорадка, крапивница и аллергические заболевания), а также при поступлении в организм некоторых химических веществ количество свободного гистамина увеличивается. «Высвободителями» («либераторами») гистамина являются d-тубокурарин, морфин, йодсодержащие рентгеноконтрастные препараты, высокомолекулярные соединения (декстран и др.) и другие лекарственные средства.
Свободный гистамин обладает высокой активностью: он вызывает спазм гладких мышц (включая мышцы бронхов), расширение капилляров и понижение артериального давления; застой крови в капиллярах и увеличение проницаемости их стенок; вызывает отёк окружающих тканей и сгущение крови. В связи с рефлекторным возбуждением мозгового вещества надпочечников выделяется адреналин, суживаются артериолы и учащаются сердечные сокращения. Гистамин вызывает усиление секреции желудочного сока.
Вот такой он – гистамин. Накапливаясь в большом количестве, он дает такие видимые симптомы аллергии: от чихания до анафилактического шока. Такие симптомы также называют реакцией на гистамин.
Поэтому лекарства, которые призваны а) нейтрализовать гистамин и б) блокировать его выброс, называют АНТИГИСТАМИННЫМИ (противоаллегическими) препаратами.
Нужно также отметить о ПОБОЧНЫХ эффектах приема этих препаратов. Не все они одинаково хороши. Самыми часто вызывающими побочку лекарствами являются системные (общие, препараты для приема внутрь) антигистамины. Поскольку их принимают вовнутрь, реакция организма на них немедленная, но и еще есть «хвост»: сонливость, уменьшение кашля и сухость слизистых оболочек. Это может привести к очень нежелательным последствиям при заболеваниях дыхательных путей, таких как бронхит, пневмония, сопровождающиеся отхождением мокроты, тот же насморк.
Антигистаминные препараты бывают двух типов:
- Первого поколения. Их назначают принимать несколько раз в сутки. Поэтому вероятность появления выше описанных побочек увеличивается.
- Второго поколения. Их назначают один раз в сутки, вероятность побочек маленькая.
Рассмотрим отдельно препараты каждого поколения, в чем их суть и неприятности. Может, есть все же альтернатива?
Антигистаминные препараты 1 поколения
Следующую инфу я взяла по ссылке, немного переделав для лучшего восприятия. Эти препараты делятся на такие группы (http://www.e-mama.ru/health/589.html):
- производные аминоалкилэфиров - дифенгидрамин (димедрол, бенадрил, альфадрил), амидрил и др.
- производные этилендиамина - антерган (супрастин), аллерган, дегистин, мепирамин и др.
- производные фенотиазинов - прометазин (пипольфен, дипразин, фенерган), доксерган и др.
- производные алкиламинов - фенирамин (триметон), трипролидин (актадил), диметиндин (феностил) и др.
- производные бензгидрилэфиров - клемастин (тавегил).производные пиперидинов - ципрогептадин (перитол), ципродин, астонин и др.
- производные хинуклидинов - квифенадин (фенкарол), секвифенадин (бикарфен).
- производные пиперазинов - циклизин, меклизин, хлорциклизин и др.
- производные альфакарболина - диазолин (омерил).
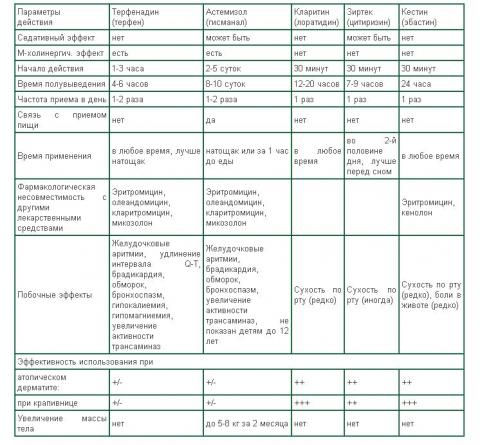
Антигистаминные препараты 1-го поколения, рекомендуемые для лечения аллергической патологии у детей
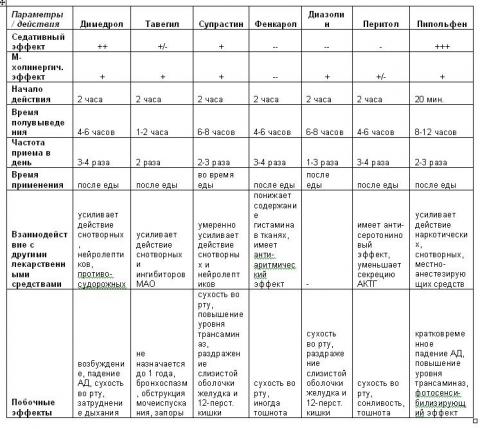
Особенности фармакологических эффектов антигистаминных препаратов 1-го поколения
Как показано в таблице, антигистаминные препараты первого поколения могут вызывать сухость слизистых и усугублять обструкцию бронхов. Для достижения выраженного антигистаминного действия необходимы высокие концентрации этих препаратов в крови, что требует назначения их больших доз. Кроме того, эти соединения действуют после введения быстро, но кратковременно, что требует их многократного применения (4-6 раз) в течение суток. Важно отметить, что антигистаминные препараты оказывают действие на ЦНС, проникая через гемато-энцефалический барьер, и способны вызывать блокаду H1-рецепторов клеток центральной нервной системы, что обусловливает их нежелательный седативный эффект.
Седативное действие этих лекарств, варьирующее от легкой сонливости до глубокого сна, часто может проявляться даже при использовании их обычных терапевтических доз. По существу, все антигистаминные препараты 1-го поколения имеют в той или иной степени выраженный седативный эффект, наиболее заметный у фенотиазинов (пипольфен), этаноламинов (димедрол), пиперидинов (перитол), этилендиаминов (супрастин), в меньшей степени - у алкиламинов и производных бензгидрилэфиров (клемастин, тавегил). Седативный эффект практически отсутствует у хинуклидиновых производных (фенкарол).
Другим нежелательным проявлением действия этих препаратов на ЦНС являются нарушения координации, головокружение, чувство вялости, снижение способности концентрировать внимание. Некоторые антигистаминные средства 1-го поколения проявляют свойства местных анестетиков, могут вызывать нарушения сердечного ритма. Некоторые препараты этой группы (пипольфен), вызывают колебания артериального давления.
Среди нежелательных эффектов этих препаратов следует отметить также повышение аппетита, наиболее выраженное у пиперидинов (перитол) и возникновение функциональных расстройств желудочно-кишечного тракта (тошнота, рвота, неприятные ощущения в эпигастральной области), чаще проявляющееся при приеме этилендиаминов (супрастин, диазолин). У большинства антигистаминных препаратов 1-го поколения пик концентрации достигается через 2 часа. Однако отрицательной характеристикой антигистаминов 1-го поколения является довольно частое развитие тахифилаксии - снижения терапевтической эффективности при длительном их использовании.
«Димедрол, дипразин, супрастин и тавегил обладают весьма нежелательным побочным эффектом - "высушивающим" воздействием на слизистые оболочки. Отсюда нередко возникающая сухость во рту, что, в общем, то терпимо. Но способность делать более вязкой мокроту в легких - это уже более актуально и весьма рискованно. По крайней мере, необдуманное применение четырех вышеперечисленных антигистаминных препаратов при острых респираторных инфекциях (бронхитах, трахеитах, ларингитах) заметно увеличивает риск воспаления легких (густая слизь теряет свои защитные свойства, перекрывает бронхи, нарушает их вентиляцию - прекрасные условия для размножения бактерий, возбудителей пневмонии. Димедрол обладает противорвотным эффектом, дипразин используют для профилактики укачивания, тавегил вызывает запоры, супрастин опасен при глаукоме, язве желудка и аденоме простаты, фенкарол не желателен при заболеваниях печени. Супрастин можно беременным, фенкарол нельзя в первые три месяца, тавегил нельзя вообще...
При всех плюсах и минусах антигистаминных средств, у всех вышеперечисленных препаратов имеется два достоинства, способствующих их (препаратов) широкому распространению. Во-первых, они действительно помогают при аллергии и, во-вторых, их цена вполне доступна.)». ЕОК
Нежелательные побочные эффекты антигистаминных препаратов первого поколения:
1. Выраженное седативное и снотворное действие
2. Негативное действие на ЦНС - нарушение координации, головокружение, снижение концентрации внимания
3. М-холинергическое (атропиноподобное) действие (сухость во рту, тошнота, рвота, диарея или запор, тахикардия)
4. Развитие тахифилаксии
5. Кратковременность действия и многократность применения
В связи с особенностями фармакологического действия антигистаминных препаратов 1-го поколения в настоящее время установлены определенные ограничения их использования. Поэтому с целью профилактики тахифилаксии при назначении этих препаратов следует чередовать их каждые 7-10 дней.
Ограничения клинического использования антигистаминных препаратов первого поколения:
- астено-депрессивный синдром;
- бронхиальная астма, глаукома;
- спастические явления в пилорической или дуоденальной областях;
- атония кишечника и мочевого пузыря;
- все виды деятельности, требующих активного внимания и быстрой реакции
Таким образом, нежелательные эффекты антигистаминных препаратов 1-го поколения ограничивают их применение в лечебной практике особенно в последние годы. Однако относительно небольшая стоимость этих препаратов и быстрое действие позволяют рекомендовать эти средства для лечения острого периода аллергических болезней у детей коротким курсом (7 дней). В острый период и особенно при тяжелых формах аллергодерматозов у детей, когда требуется парентеральное введение антигистаминных препаратов и с учетом того, что до настоящего времени нет таких средств 2-го поколения, наиболее эффективным является тавегил, который действует более продолжительно (8-12 часов), обладает незначительным седативным действием и не вызывает падения артериального давления.
При анафилактическом шоке препаратом выбора также является тавегил. Менее эффективным в таких случаях является супрастин. При подостром течении аллергодерматозов и особенно при их зудящих формах (атопический дерматит, острая и хроническая крапивница). у детей с астено-депрессивным синдромом можно использовать антигистаминные препараты 1-го поколения преимущественно без седативного действия - фенкарол и диазолин, которые следует назначать коротким курсом - 7-10 дней. При аллергических ринитах (сезонных и круглогодичных) и при поллинозах применение антигистаминных препаратов 1-го поколения нежелательно, так как они могут вызывать сухость слизистых, увеличивать вязкость секрета и способствовать развитию гайморитов и синуситов, а при бронхиальной астме - вызывать или усиливать бронхоспазм. В связи с выраженным кардиоваскулярным действием применение пипольфена при различных формах аллергических болезней в настоящее время сильно ограничено.
Антигистаминные препараты 2-го поколения
Эти средства имеют ряд преимуществ перед препаратами 1-го поколения
Эффекты антигистаминных препаратов второго поколения
1. Имеют очень высокую специфичность и сродство к H1-рецепторам
2. Не вызывают блокады рецепторов других типов
3. Не обладают М-холинолитическим действием
4. В терапевтических дозах не проникают через гемато-энцефалический барьер, не имеют седативного и снотворного эффектов
5. Имеют быстрое начало действия и выраженную продолжительность основного эффекта (до 24 часов)
6. Хорошо всасываются из желудочно-кишечного тракта
7. Не установлено связи между абсорбцией препарата и приемом пищи
8. Могут применяться в любое время
9. Не вызывают тахифилаксии
10. Удобны в применении (1 раз в сутки)
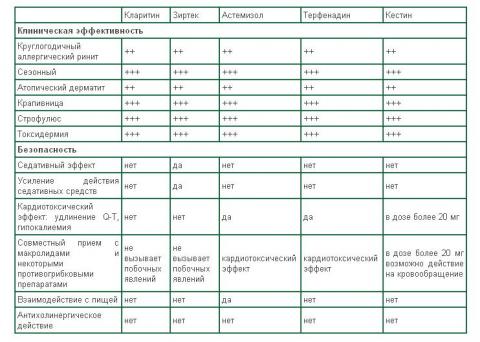
Очевидно, что эти препараты отвечают основным требованиям к идеальным антигистаминным препаратам, которые должны быстро проявлять эффект, длительно действовать (до 24 часов) и быть безопасными для больных. Таким требованиям в значительной мере соответствуют антигистаминные препараты 2-го поколения: кларитин (лоратадин), зиртек (цетиризин), кестин (эбастин).
Антигистаминные препараты 2-го поколения, рекомендуемые для лечения аллергической патологии у детей
Самым популярным является Кларитин (Лоратадин). Он не вызывает сухости, застоя, быстрый по действию. У него есть аналоги, такие как Лоратадин.
Зиртек (Цетиризин) обладает выраженным противоаллергическим действием, так как тормозит гистаминозависимую (раннюю) фазу аллергической реакции, уменьшает миграцию клеток воспаления и угнетает выделение медиаторов, участвующих в поздней фазе аллергической реакции.
Кестин (Эбастин) обладает выраженным селективным H1-блокирующим эффектом, не вызывая антихолинергического и седативного действия, быстро всасывается и почти полностью метаболизируется в печени и кишечнике, превращаясь в активный метаболит каребастин. Прием кестина вместе с жирной пищей повышает его всасывание и образование каребастина на 50%, что однако не влияет на клинический эффект. Выраженное антигистаминное действие наступает через 1 час после приема и длится 48 часов.
Таким образом, в последние годы фармакотерапия аллергических болезней у детей пополнилась новой группой эффективных антагонистов H1-рецепторов, лишенных ряда негативных свойств препаратов первого поколения. По современным представлениям идеальный антигистаминный препарат должен быстро проявлять эффект, длительно действовать (до 24 часов) и быть безопасным для больных. Выбор такого препарата должен осуществляться с учетом индивидуальности больного и особенностей клинических проявлений аллергической патологии, а также с учетом закономерностей фармакокинетики лекарства. Наряду с этим при оценке приоритетности назначения современных антагонистов H1-рецепторов особое внимание должно быть уделено клинической эффективности и безопасности таких препаратов для больного.
Критерии выбора антигистаминных препаратов второго поколения
Автор: Г.И. Смирнова
Антигистаминные препараты 1-го и 2-го поколения для детей
(Учебное пособие для врачей )
(medi.ru)
У антигистаминных препаратов есть один нежелательный эффект, помимо высушивания слизистых, уменьшения кашля и сседативного эффекта. Они усиливают действие других веществ, а именно антипиретиков и обезболивающих. Допустим, врачи скорой помощи при устойчивой или устойчиво растущей температуре «любят» колоть анальгин и димедрол. Антигистамины усиливают действие тех веществ, которые влияют на ЦНС. Поэтому нужно быть внимательным, поскольку можно легко передозировать основное лекарство.
Некоторые советы любителям самолечения:
- Не нужно полагаться на рекламируемые препараты ни по ТВ, ни по сарафанному радио. Механизмы действия у лекарств разные. То, что подошло одному, не подойдет другому, а время потеряно. Поэтому выбор антигистаминных препаратов лучше всего доверить врачу. Если после 2-х суток эффект от принятия не настал, то препарат либо меняют, либо лечатся другими методами. Это не касается гормональных антигистаминных препаратов, терапевтический эффект которых достигается после 14 дней от начала приема.
- Кратность применения: Фенкарол (3-4 р/д), Супрастин, Димедрол, Диазолин (2-3 р/д), Тавегил (2 р/д), Кларитин, Астемизол (1 р/д).
- Супрастин применяют во время еды, Фенкарол, Дипразин и Даизолин – после еды, Астемизол – натощак с утра. Остальные «популярные» не зависят от приема пищи.
- Любой препарат не стоит применять дольше 7 дней. Если после 5-6 дней эффекта нет, то препарат нужно менять или прекращать применять в любом случае, иначе аллергия будет на сам препарат.
- Если у ребенка аллергия на антибиотик, то не нужно прикрывать его прием при помощи антигистаминов, нужно отменять антибиотик. Но это должен делать врач, а не самостоятельно!!!
Достойными «подспорьями» в борьбе с аллергией есть гормональные антигистаминные препараты. Это препараты нового поколения. Одним из путей решения борьбы с аллергией является использование топических (местных) глюкокортикостероидов (Т-ГКС). Они вызывают меньше побочных эффектов, способствуют более быстрому исчезновению проявлений заболевания. По материалам http://doctorpiter.ru/articles/572/
Глюкокортикоиды – гормоны, которые вырабатываются корой надпочечников. Они оказывают противоаллергическое, противовоспалительное, противошоковое действие, а также угнетают иммунную систему. Несмотря на то, что многие боятся гормональных препаратов, они все равно пользуются спросом в аптеках. В основном это наружные формы – мази и кремы, но существуют и таблетки, и аэрозоли, и глазные капли. Для отпуска большей части препаратов требуется рецепт, но часто сотрудники аптеки закрывают глаза на его отсутствие.
Главное преимущество этих средств – быстрый результат. Их используют даже при анафилактическом шоке. Побочные эффекты – сухость в горле, во рту и в носу, нарушение координации, головная боль, нарушения зрения и снижение аппетита. Но при недолгом наружном использовании эти эффекты минимальны. Зато при очень длительном использовании без консультации с врачом возможно кроме всего вышеперечисленного заполучить еще и синдром Кушинга. Но он исчезает, когда пациент перестает пользоваться гормонами.
К гормональным препаратам откосятся беклометазон («Кленил»), бетаметазон («Белодерм», «Акридерм», «Целестодерм В»), будесонид («Бенакорт», «Пульмикорт»), дексаметазон («Дексакорт», «Веро-дексаметазон»), флуоцинолон («Синафлан»), флутиказон («Фликсоназе»), гидрокортизон («Гидрокортизоновая мазь», «Гидрокортизон-Рихтер») и др. Эти препараты применяют при аллергических дерматитах, почесухе, нейродермите, псориазе, экземах, контактных дерматитах и анафилактическом шоке. Также они часто используются при бронхиальной астме (аэрозоли).
Примечания автора: «Эти препараты угнетают реакцию иммунной системы как «плохую», так и «хорошую». Поэтому если есть на коже порезы, гнойнички, такими мазями мазать не стоит!»
По материалам: http://www.provisor.com.ua/archive/2004/N12/art_31.php
Кортикостероидные мази составляют 15% от всех зарегистрированных в Украине мазей, из них 60% представляют комбинированные составы. Преимущественно это препараты на основе бетаметазона, метилпреднизолона и гидрокортизона. Лидерами по производству дерматологических ГКС (глюкокортикостероиды) являются среди зарубежных производителей — Scering-Plough и Richter Gedeon, а среди отечественных — ФФ «Дарница». (provisor.com.ua)
Кортикостероидные мази составляют 15% от всех зарегистрированных в Украине мазей, из них 60% представляют комбинированные составы. Преимущественно это препараты на основе бетаметазона, метилпреднизолона и гидрокортизона. Лидерами по производству дерматологических ГКС являются среди зарубежных производителей — Scering-Plough и Richter Gedeon, а среди отечественных — ФФ «Дарница».
Дерматологические ГКС по силе действия подразделяются на 4 класса
Классификация местных ГКС по биологической активности (Miller, Munro)
Препараты первого класса (кортикостероиды с низкой активностью) — гидрокортизон, преднизолон и др.— показаны для лечения детей в возрасте до 2 лет, а также при слабовыраженных воспалительных явлениях у взрослых, особенно при локализации очагов на лице, шее и в области складок.
Препараты второго класса (умеренно активные кортикостероиды) — триамцинолон, флуметазон пивалат, флукортолон и др.— могут быть назначены больным при отсутствии эффекта от применения ГКС первого класса, а также при более выраженном воспалении кожи. У больных с хроническим, упорным течением дерматоза и для быстрого купирования островоспалительных явлений показано применение Т-ГКС третьего класса (активные кортикостероиды) — будесонид, флуоцинолон, бетаметазон, мометазон и др. Эти ГКС следует применять ограниченное время, внимательно контролируя ход лечения во избежание развития возможных побочных явлений.
Четвертый класс местных КС (высокоактивные кортикостероиды) — клобетазола пропионат и др. применяется исключительно в случаях неэффективности препаратов предшествующих классов.
Ассортимент монокомпонентных дерматологических ГКС в Украине представлен в основном кортикостероидами с низкой активностью (26 препаратов) и активными кортикостероидами (32 препарата). Умеренно активные кортикостероиды представлены двумя препаратами, а высокоактивные ГКС — четырьмя.
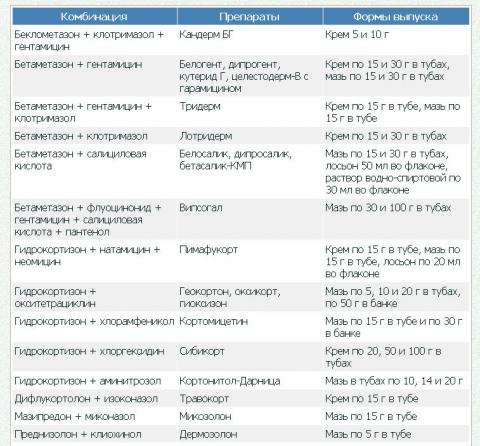
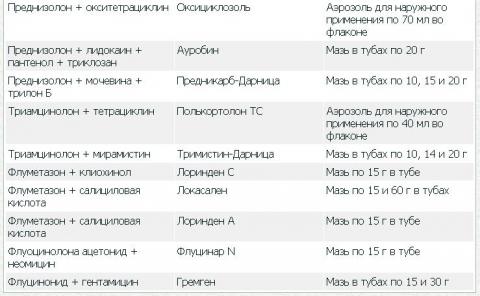
При наличии у больных микст-патологии предпочтение отдают комбинированным ГКС.
Комбинированные дерматологические средства, содержащие ГКС
Дерматологические Т-ГКС с успехом применяются для лечения атопических дерматитов, нейродермитов, экземы, солнечных дерматитов, псориаза, дискоидной формы системной красной волчанки и др. Так, при атопическом дерматите рациональное наружное применение ГКС позволяет достичь клинической ремиссии и значительного улучшения более чем у 90% пациентов
Глубина проникновения Т-ГКС максимальна при применении препарата в виде мази, значительно меньше в форме крема и совсем незначительна в форме раствора (лосьона). Поэтому при хронических дерматозах, сопровождающихся сухостью и шелушением, предпочтительнее использовать мази. При острых процессах с отеком, везикуляцией, мокнутием целесообразнее использовать лосьоны, аэрозоли и кремы. На волосистую часть головы, лицо, складки лучше наносить лосьоны, аэрозоли, гели и кремы, не содержащие жировой основы.
Т-ГКС предпочтительнее применять в утренние часы (что соответствует естественному биоритму ГКС и предупреждает нежелательные реакции со стороны надпочечников), короткими курсами не более 10–14 дней на поверхности кожи, не превышающей 20% общей площади, при этом желательно не использовать окклюзионные повязки, особенно у маленьких детей.
С осторожностью надо использовать кортикостероиды на область лица, гениталий. Не рекомендуется использование кортикостероидов при инфекционном поражении кожи, в том числе вирусного происхождения. Исключение при бактериальных и грибковых инфекциях представляют комбинированные средства, содержащие ГКС + антибиотик (левомицетин, гентамицин, окситетрациклин и др.) или антисептик (нитазол, мирамистин) или противогрибковый компонент (нистатин).
Однако, несмотря на высокую эффективность и безопасность (по сравнению с С-ГКС), особенно фторированных препаратов (флуцинар, фторокорт, целестодерм и др.), Т-ГКС приводят к развитию ряда побочных эффектов, в частности появлению стрий и гипертрихоза, атрофии кожи и подкожно-жировой клетчатки, развитию телеангиоэктазий, стероидным акне, застойной гиперемии, замедленному заживлению ран, присоединению вторичной инфекции (чаще грибковой) и др. Длительное использование этих препаратов, особенно в детском возрасте, может привести и к системным проявлениям: задержке роста, артериальной гипертензии, синдрому Кушинга.
Далее по материалам: http://doctorpiter.ru/articl nbsp;br /es/572/
Группа стабилизаторов
Препараты третьей группы - стабилизаторы мембран тучных клеток пациенты используют в основном по назначению врача. Как уже говорилось, аллерген способствует высвобождению гистамина из тучных клеток. Действие гистамина можно прекратить, а можно просто не допустить его высвобождение. Именно так работает эта группа препаратов. Самые известные представители этой группы – кромоглицин («Кромогексал», «Кромоглин») и кетотифен («Кетотифен»), недокромил («Тайлед минт»). Эти препараты применяются при поллинозе, аллергическом конъюнктивите, аллергическом рините. Кроме того, препараты этой группы дают хорошие результаты при лечении бронхиальной астмы и астматических статусов. Побочные эффекты – сонливость, головокружение, кашель.
Самые «популярные» антигистаминные препараты при лечении аллергии у детей
- Эриус.
forum.sevastopol.info
Производитель: Шеринг Плау
Форма выпуска:
Таблетки по 5 мг. В блистере 7; 10 таблеток. Сироп во флаконах по 60; 120 мг (в 1 мл – 0,5 мг дезлоратадина). Флакон упакован в картонную коробку. Прилагается мерная ложка.
zoophile.ru
http://www.piluli.kharkov.ua/drugs/drug/aerius/
Эриус – антигистаминное средство, селективный блокатор периферических Н1-гистаминовыхрецепторов. Действующим веществом эриуса является дезлоратадин – активный первичный метаболит лоратадина. Препарат не вызывает седативного действия.
После внутреннего приема эриус избирательно блокирует периферические гистаминовые Н1-рецепторы, причем не проникает через гематоэнцефалическтй барьер. По данным многочисленных исследований, эриус обладает противовоспалительным и противоаллергическим действием.
Показания к применению:
• Аллергический ринит, включая персистирующий и интермиттирующий, поллиноз (для быстрого купирования таких симптомов, как зуд в глазах, ринорея, чихание, зуд, заложенность и отек слизистой оболочки полости носа, гиперемия конъюнктивы, слезотечение, кашель, зуд в области неба);
• для купирования симптомов идиопатической хронической крапивницы (снижение количества элементов высыпаний, уменьшение зуда).
Побочные действия:
Повышенная утомляемость, головная боль, сухость во рту, реакции гиперчувствительности (включая сыпь и анафилактическую реакцию), ощущение сердцебиения, тахикардия, повышение активности печеночных ферментов, гепатит, увеличение билирубина. При назначении детям с 6 месяцев до 2 лет регистрировались случаи диареи, бессонницы и озноба.
Противопоказания:
Указания на реакции гиперчувствительности к дезлоратадину или другим компонентам препарата.
Состав:
Эриус – таблетки
Активный ингредиент: дезлоратадин.
Вспомогательные ингредиенты: фосфат кальция двузамещенный, микрокристаллическая целлюлоза, моногидрат лактозы, кукурузный крахмал, тальк, гидроксипропилметилцеллюлоза, диоксид титана, алюминиевый лак голубой FD&C № 2, полиэтиленгликоль, карнаубский воск, белый воск.
Эриус – сироп
Активный ингредиент: дезлоратадин.
Вспомогательные ингредиенты: жидкий сорбитол, пропиленгликоль, кислота лимонная, эдетат динатрия, сахароза, очищенная вода, цитрата натрия дигидрат, бензоат натрия, краситель (Е110), отдушка (№15864).
ЛИЧНОЕ МНЕНИЕ: Мое мнение совпадает с мнением большинства дерматологов о том, что сироп Эриус вызывает в большей степени аллергию у детей на свои компоненты, чем таблетки. Но если нет других вариантов (маленький ребенок), то применение сиропа оправдано. Вот что написано в инструкции: Безопасность и эффективность препарата у детей до 6 месяцев жизни и у детей до 12 лет пока окончательно не установлена.
- Фенистил
Оказывае антикининовое, слабое антихолинергическое и седативное действие. Противорвотного действия не имеет. Снижает повышенную проницаемость капилляров, связанную с аллергическими реакциями немедленного типа.
В сочетании с антагонистами гистаминовых Н2-рецепторов угнетает практически все виды действия гистамина на систему кровообращения.

Выпускается в каплях
Форма выпуска:
Действующее вещество - диметиндена малеат 1 мг/мл.
Капли 0,1 % во флаконах по 20 мл;
Показания для капель
Симптоматическое лечение сезонного (сенная лихорадка) и круглогодичного аллергического ринита; кожного зуда различного генеза, за исключением связанного с холестазом; зуд при заболеваниях, сопровождающихся кожными высыпаниями, при ветряной оспе, укусах насекомых; медикаментозная и пищевая аллергии; крапивница, как вспомогательное средство при экземе и других зудящих дерматозах аллергического генеза; профилактика аллергических реакций во время проведения десенсибилизирующей терапии.
Фенистил капли можно добавлять в бутылочку с теплым детским питанием непосредственно перед кормлением. Если ребенка кормят уже из ложечки, капли можно давать неразведенными чайной ложкой. Капли имеют приятный вкус.
Противопоказания
повышенная чувствительность к любому компоненту препарата. Не назначать детям в возрасте до 1 мес, особенно недоношенным.
Побочные эффекты
Со стороны иммунной системы: очень редко — анафилактические реакции, включая отек лица, фарингеальный отек, кожная сыпь, мышечные спазмы и одышка.
Со стороны ЖКТ: редко — желудочно-кишечные расстройства, тошнота, сухость во рту и горле.
Со стороны ЦНС: часто — сонливость; редко — возбуждение, головная боль, головокружение; очень редко могут возникать аллергические реакции.
Особо:
Период беременности и кормления грудью. В период беременности Фенистил капли можно назначать лишь в случае, если ожидаемая польза для матери превышает потенциальный риск для плода. Не рекомендуется прем препарата в период кормления грудью, в случае необходимости лечения препаратом — следует прекратить кормление грудью.
Дети. У детей младшего возраста антигистаминные препараты могут быть причиной возбуждения. С осторожностью назначать препарат в форме капель детям в возрасте до 1 года: седативный эффект может сопровождаться эпизодами ночного апноэ.
Гель:
Состав Фенистил:
Гель 0,1 % в тубе 30 г .
Действующее вещество - диметиндена малеат 1 мг/мл.
Показания к применению:
Симптоматическое лечение аллергических заболеваний, таких как:
- крапивница;
- аллергический ринит;
- пищевая;
- лекарственная аллергия.
Устранение зуда при:
- укусах насекомых;
- ветряной оспе;
- атопическом дерматите.
Побочные действия:
Чаще всего возникает сонливость, которая особенно выражена в начале лечения.
Реже: ощущение сухости во рту, тошнота, диспепсия, также может быть головокружение и головная боль, симптомы возбуждения.
Противопоказания:
Фенистил противопоказан детям до года, особенно маловесным или недоношенным, лицам с непереносимостью любого из компонентов препарата.
Беременность:
При беременности Фенистил назначается в редких случаях, только тогда, когда ожидаемая польза для матери больше возможного риска для плода.
Передозировка:
У детей чаще наблюдаются симптомы возбуждения ЦНС: галлюцинация, судороги (тонические и клонические), лихорадка, тахикардия.
У взрослых чаще наблюдаются симптомы угнетения ЦНС: резкая сонливость, слабость.
Возможна задержка мочи, сухость во рту, атаксия, артериальная гипотензия, вплоть до развития коллапса.
Особо:
Если назначение препарата требуется во время лактации, на время лечения следует прекратить кормление грудью.
При попадании геля в глаза, необходимо промыть их большим количеством воды.
Прием препарата у детей, в возрасте до года, может сопровождаться появлением эпизодов ночного апноэ.
ЛИЧНОЕ МНЕНИЕ: Что Фенистил капли, что Фенистил – гель лично нам помощи не оказали ни разу: ни при крапивнице, ни при аллергии с отеком носа. Со мной согласны мой педиатр и дерматолог. Фенистил – это разведенная водичка. Помогает в легеньких случаях, и то в плане насекомых.
- Супрастин
Производитель: "EGIS" Pharmaceuticals PLC, Угорщина
Супрастин®належить до групи антигістамінних препаратів, які застосовуються для полегшення симптомів алергії. Крім проти алергічної має виражену седативну, снодійну тапротисвербіжну дію. Виявляє периферичну антихолінергічну активність, має помірні спазмолітичні властивості. Механізм дії препарату полягає в блокуваннігіста мінових Н1-рецепторів.
apteka1.at.ua
Выпускаются в виде таблеток и раствра для инъекций.
http://mozdocs.kiev.ua/likiview.php?id=484
О таблетках:
склад: 1 таблетка містить хлоропіраміну гідро хлориду 25мг;
допоміжні речовини: лактози моногідрат, крохмаль картопляний, натрію амілопектину гліколят, тальк, желатин, кислота стеаринова.
Показання для застосування.
Алергічні захворювання – кропив’янка, сироваткова хвороба, пропасниця, ангіо невротичний набряк Квінке тощо;
шкірні хвороби – екзема, нейродерміт, контактні ітоксичні дерматити;
алергічні реакції, спричинені лікарськими засобами;
бронхіальна астма (у складі комплексної терапії).
Добова доза не повинна перевищувати 2 мг/кг маситіла.
Побічна дія. Під час застосування препарату Супрастин®можуть виникати сонливість, слабкість, нервозність, тремтіння, судоми, головний біль, порушення зору, неузгодженість м’язової діяльності, непевна хода. Іноді виникають такі симптоми, якрозлади травлення, сухість у роті, блювання, діарея або запор. Можуть спостерігатися труднощі з випорожненням сечового міхура (затримка сечі), слабкість м’язів, низький артеріальний тиск, швидкий або нерівномірний пульс та алергічні реакції.
Протипоказання. Таблетки Супрастин®не рекомендується використовувати в разі
алергії на будь-які інгредієнти, що входять доскладу препарату;
вагітності та годування груддю;
гострого нападу астми;
наявності глаукоми;
аденоми передміхурової залози.
ЛИЧНОЕ МНЕНИЕ: Супрастин – зверь))) Помог справиться с жуткой крапивницей на раз-два. Принимали таблетки после назначения врача.
- Лоратадин

Антиаллергический препарат. Обладает антиаллергическим и противозудным действиями. Быстро, через 30 минут, снимает симптомы аллергии и действует на протяжении 24 часов. Не вызывает привыкания. Лоратадин - препарат длительного действия, проявляет комплексный эффект, включающий противоаллергическую, противозудную и антиэкссудативную активность, уменьшает проницаемость капилляров, предупреждает развитие отека тканей, устраняет спазмы гладких мышц. Препарат и его метаболиты не проникают сквозь гематоэнцефалический барьер. Лоратадин не обладает седативным эффектом.
Показания к применению:
Аллергический ринит (сезонный и круглогодичный), аллергический конъюнктивит, острая и хроническая крапивница, отек Квинке, аллергические реакции на укусы насекомых, псевдоаллергические реакции на гистаминолибераторы, а также контактные аллергодерматиты и хроническая экзема.
Побочные действия:
При применении Лоратадина в единичных случаях могут наблюдаться головная боль, сухость во рту, сонливость, тошнота, аллергические реакции в виде сыпи.
Противопоказания:
Повышенная чувствительность к компонентам препарата, период кормления грудью. Детям в возрасте до 2 лет желательно не применять Лоратадин в таблетированной форме.
состав: 5 мл сиропа содержат - 5 мг лоратадина;
вспомогательные вещества: сахар-рафинад, кислота лимонная безводная, натрия бензоат, пропиленгликоль, глицерин, ароматизатор пищевой „Абрикос 059”, вода очищенная.
Упаковка. По 100 мл во флаконах или контейнерах.
Производитель. ООО "Фармацевтическая компания "Здоровье".
Кларитин

Производитель: Schering-Plough Labo (Бельгия)
склад: 1 мл сиропу містить 1 мг лоратадинумікронізованого;
допоміжні речовини: пропіленгліколь, гліцерин, кислота лимонна, натрію бензоат, сахароза, штучний ароматизатор (персиковий), вода очищена.
Показання для застосування. Сезонний (поліноз) і цілорічний алергічний риніт і алергічний кон’юнктивіт – усунення симптомів, пов’язаних з цими захворюваннями, таких як чхання, свербіж слизової оболонки носа, ринореї, відчуття печіння та свербежу в очах, сльозотечі. Хронічна ідіопатичнакропив’янка. Шкірні захворювання алергічного походження.
Побічна дія. Частота виникнення небажаних явищ при застосуванніКларитину® приблизно така ж, як і при застосуванні плацебо. Відмічалисьтакі небажані явища, як втома, головний біль, сонливість, сухість у роті, гастроінтестинальні розлади (нудота, гастрит), алергічний висип. Під час досліджень спостерігались поодинокі випадки алопеції, анафілаксії, порушення печінкових функцій, тахікардії та відчуття серцебиття.
Протипоказання. Кларитин® протипоказаний пацієнтам, якімають підвищену чутливість або ідіосинкразію до будь-яких його компонентів.
Прийом Кларитину® слід припинити непізніше, ніж за 48 годин до проведення шкірних діагностичних алергопроб для запобігання хибним результатам.
Застосування в педіатричній практиці. Ефективність ібезпека застосування Кларитину® у дітей до 1 року не доведені. Слід зазначити, що фармакокінетика Кларитину® у дітей від 1 до 2 роківпри застосуванні одноразової дози 2,5 мг не відрізняється від фармакокінетики удорослих і дітей старше 2 років.
ЛИЧНОЕ МНЕНИЕ: Лоратадин и Кларитин нам помогли в младшем возрасте (2-3 года) уменьшить огромное вирусное количество соплей, когда они лились градом. Существенно уменьшить их не удалось, но все же перестали литься, как из ведра.
При выборе антигистаминных препаратов нужно обязательно обращаться к врачу, самому делать это опасно.
При написании статьи были использованы материалы
http://www.e-mama.ru/health/589.html
http://ru.wikipedia.org/wiki/%C3%E8%F1%F2%E0%EC%E8%ED
http://doctorpiter.ru/articles/572/
http://www.provisor.com.ua/archive/2004/N12/art_31.php
Читайте на нашем сайте о других лекарственных препаратах и витаминах. Информация все время пополняется.
Не болейте!



Комментарии